Полный текст статьи
Когда человеку делают анализ крови, там среди показателей часто присутствует значение уровня холестерина. В молодом возрасте люди в основном не обращают на него внимания, но постепенно приходят к осознанию того, что знать уровень своего холестерина важно, поскольку его повышение может быть опасно для здоровья.
Причины гипертонии
Развивается на фоне следующих заболеваний:
- болезни почек и надпочечников;
- патологии щитовидной железы;
- атеросклероз и коарктация (стеноз) аорты.
Среди предрасполагающих факторов следует выделить нервные перенапряжения, употребление большого количества соленых продуктов, наследственную предрасположенность. Женщины сталкиваются с гипертонией в климактерическом периоде. Провоцирующими факторами является алкоголизм, курение и возраст (от 60-65 лет и старше).
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр. Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.


Повышенное давление может стать причиной многих заболеваний, но прежде всего это сигнал того, что человек должен более внимательно следить за своим здоровьем. Выполняя несложные правила, человек может вести полноценную жизнь с минимальными ограничениями. Надёжным помощником в борьбе с высоким давлением является здоровое питание.
Речь не идёт о строгой диете, но важно, чтобы вес держался в пределах нормы, а не был избыточным. По мнению врачей, каждый лишний килограмм способствует повышению давление, а при гипертонии это опасно. “Идеальный вес” для человека зависит от его роста и телосложения. При помощи полезной диеты можно не только держать в норме вес, но и контролировать артериальное давление.
Основываясь на данных, полученных в многочисленных исследованиях, М. Певзнер разработал 15 лечебных диет, снижающих уровень риска последующего обострения и развития заболеваний жизненно важных внутренних органов, а также укрепляющих иммунитет человека. Одним из наиболее эффективных методов лечения и профилактики заболеваний мочевыводящей системы и печени признана диета № 5, которой можно следовать долгие годы даже в домашних условиях.
Лечебная программа не используется сама по себе как панацея от болезней, а только в сочетании с физиотерапевтическим и медикаментозным лечением. Начинать соблюдать эту диету желательно только после консультации с врачом.
При полном соблюдении всех правил диеты ремиссия может быть достигнута в очень короткие сроки, нормализуется работа всех органов пищеварения и печени, снимется обострение. Необходимо выполнять все предписания врача. Если указано использовать вчерашний хлеб, это означает, что свежий категорически запрещен. Если указано, что любая грубая пища должна перетираться, это необходимо сделать, иначе смысла в диете нет.

Доктор Мясников объяснил, кому нельзя пить газировку в жару
Врач отметил, что обезвоживание для гипертоника тоже очень вредно.
Телеврач Александр Мясников в своей авторской программе на канале «Россия 1» запретил гипертоникам пить газировку в жару и объяснил, почему.
Как отметил эксперт, в газированных напитках с избытком содержатся сахар и натрий. Если человек с высоким давлением выпивает такой напиток, у него еще больше усиливается отек сосудистой стенки и увеличивается объем циркулирующей плазмы. Вода сама по себе в организме не удержится, а вот если там есть соль, это произойдет.
«Гипертоникам с солью и водой надо быть очень аккуратным всегда, в жару особенно. Кстати, обезвоживание в жару также надо избегать гипертонику, потому что это уже другая сторона медали. Но там надо просто пить адекватное количество жидкости», — цитирует врача портал «Смотрим. ру».
Мясников порекомендовал гипертоникам в жару утолять жажду обычной водой.
Недавно Александр Мясников объяснил любителям купания, почему плюхаться в водоемах с утками опасно для здоровья.
Еще больше эксклюзивов и самых актуальных новостей — в нашем Telegram, ВКонтакте и Яндекс. Дзен.
Доктор Мясников посоветовал россиянам потеть
При этом, пить воду, по словам врача, стоит только когда хочется.
Врач и телеведущий Александр Мясников заявил, что для сохранения здоровья следует вспотеть минимум один раз в день.
По мнению главного врача московской больницы №71, не стоит забывать про ежедневные нагрузки. Он отметил, что норма аэробных нагрузок для каждого человека индивидуальна, однако в среднем в день нужно проходить не менее десяти тысяч шагов.
«Нагрузки регулярные и ежедневные должны быть — это так. Любой человек должен в течение дня хотя бы раз вспотеть», — сказал Мясников в эфире своего шоу «О самом главном» на канале «Россия 1».
При этом Мясников прокомментировал популярное утверждение о том, что человеку нужно ежедневно выпивать два литра воды в день.
По его мнению, «культ воды» не совсем оправдан, а пить ее нужно тогда, когда хочется. Специалист напомнил, что воду мы получаем со всеми продуктами, кроме разве что чипсов.
«Хотите — пейте, не хотите — не пейте», — подытожил он.
Также доктор подчеркнул, что считает правильной рекомендацию спать по восемь часов в день. Правильный сон уменьшает риск ожирения, диабета и сердечно-сосудистых заболеваний. При этом врач пояснил, что как более, так и менее длительный сон могут быть вредными для здоровья.
Ранее Мясников заявил, что слухи о вреде кофе сильно преувеличены. По словам популярного врача, кофе не только не вреден, но и полезен. Доктор отметил, что напиток снижает риск онкологии и цирроза печени.
Симптомы повышенного холестерина
Определить точный уровень холестерина в организме можно только после проведения анализа, но есть симптомы, которые могут указать на наличие нарушений в работе организма. Это не позволит поставить диагноз, однако должно стать поводом для похода к врачу терапевту-липидологу или кардиологу. Запишитесь на профилактический приём, если:
- физические нагрузки или излишнее волнение провоцируют появление ноющей боли за грудиной;
- даже незначительная физическая нагрузка вызывает ощущение нехватки кислорода;
- вы стали быстрее уставать, а усталость сопровождается чувством тяжести в области груди;
- у вас часто без причины болит голова, шумит в ушах, ощущается кислородное голодание вплоть до обмороков.
Если вы заметили у себя описанные симптомы, запишитесь на приём к врачу. Достаточно будет посетить терапевта, чтобы тот провёл профилактический осмотр и, при необходимости, направил к другим профильным специалистам.
Диагноз «атеросклероз» трудно поставить без биохимического и инструментального обследования, поэтому приготовьтесь к тому, что вам придётся сдать ряд анализов. Обычно обследование начинается с анализа крови и ЭКГ. Затем в зависимости от полученных результатов назначается программа лечения, если это необходимо. Кровь у пациента, как правило, берут из вены, но если необходим быстрый результат, то его можно получить экспресс-методом через взятие крови из пальца. Для получения более точных результатов сдавать кровь рекомендуется натощак.
Когда начинать следить за холестерином?
Для профилактики не бывает слишком рано. Лучше привыкать следить за своим здоровьем с молодого возраста, тогда оно преподнесёт вам меньше неприятных сюрпризов. Особенно важно уделять внимание своему здоровью после 40 лет, это актуально как для мужчин, так и для женщин. У мужчин ишемическая болезнь сердца может начать развиваться раньше, чем у женщин. Это объясняется гормональным фоном. У женщин детородного возраста в организме больше “хорошего” холестерина, в то время как у мужчин перевес может склоняться в сторону “плохого”. После наступления менопаузы уровень “плохого” холестерина у женщин также может начать расти вместе с уровнем триглицеридов.
Если раньше считалось, что от атеросклероза страдают преимущественно люди зрелого и пожилого возраста, то сейчас болезнь диагностируют у более молодых пациентов, поэтому разумно будет начать контролировать уровень холестерина в 30-35 лет. Если анализ покажет, что всё в норме, повторную проверку можно проводить через 3-4 года, если же уровень холестерина повышен или наблюдается генетическая предрасположенность к развитию заболеваний сердца и сосудов, то проверять уровень холестерина стоит чаще.
Страдают ли дети от повышенного холестерина?
Уровень холестерина у детей, как правило, не поднимается выше нормы, однако они тоже могут попасть в группу риска, если в их семье обнаружена наследственная гиперхолестеринемия. В этом случае ребёнка поставят на учёт у педиатра-кардиолога с раннего возраста. Контрольный анализ уровня холестерина стоит сделать в возрасте двух лет, а затем периодически повторять.
Вода и другое питьё, еда от гипертонии, проблемы с суставами
✅ ВЫ ОБАЛДЕЕТЕ УЗНАВ ВСЁ О ЕГО ЛИЧНОЙ ЖИЗНИ СЕЙЧАС
✅ Приведал маму ЖДУ ГОСТЕЙ
✅ Как при строительстве бани своими руками сделать ошибку на 500000 рублей
Общие правила диеты №5
Заболевания печени можно схематически разделить на две большие группы: заболевания тканей печени и заболевания желчевыводящих путей. Однако в тканях печени желчные протоки обычно более или менее вовлечены в процесс и поражаются заболеваниями желчных протоков паренхимы печени. Это следует учитывать при назначении терапии и, в частности, лечебного питания.
При построении лечебной диеты для больных с нарушениями функций печени и желчевыводящих путей, следует учитывать, прежде всего:
- Общее состояние больного, характер течения болезни и применяемое лечение.
- Степень нарушения обмена веществ, в регуляции которого печень играет важную роль.
- Сущность патологических процессов, лежащих в основе основного заболевания.
Печень играет важную роль в обменных процессах организма:
- синтезирует и откладывает гликоген, производит сахара, превращает белки и некоторые спирты в углеводы, превращает углеводы в жиры и, наконец, является депо сахара для организма;
- образует аминокислоты, участвует в передаче амидного азота, образует аммиак и в конечном итоге синтезирует мочевину;
- принимает участие в липидном и жировом обмене, расщепляет жиры и синтезируют высшие жирные кислоты;
- образует холестерин, синтезирует фосфолипиды и является местом образования кетонов;
- принимает участие в образовании билирубина;
- определяет основной обмен веществ, играя не последнюю роль в теплообмене;
- участвует в водно-солевом обмене и является хранилищем целого ряда витаминов;
- играет важную роль в гемодинамике, дезинтоксикации организма и иммунобиологических процессах.

Функции печени регулируются центральной нервной системой, гормональными и нейрогуморальными влияниями. Интоксикация, лихорадка, голодание, инсульт и т. уменьшают запасы гликогена в печени и увеличивают содержание жира в печени.
Основные правила диеты при желчнокаменной болезни и других нарушениях печени:
- вода от 1,5 до 2 л в день;
- соль от 6 до 10 г (при обострении панкреатита на первой стадии соль отсутствует, затем ее вводят в рацион постепенно);
- углеводы от 300 до 350 гр (количество простых быстро усваиваемых углеводов до 40 гр);
- жиры от 70 до 75 гр (норма растительных липидов –25 гр);
- белковые соединения – 90 гр, половина из которых – животные белки.
Энергетическая ценность ежедневного меню варьируется от 2100 до 2500 ккал. Увеличивается частота приема пищи до 5-6 раз в день, при этом уменьшается количество еды, потребляемой за раз. Масса суточного рациона – 3 кг.
Раз в неделю полезно проводить постные дни: овощи, кисломолочные продукты, яблоки. Необходимо ограничить потребление холестерина.

Для этого следует исключить:
- жирное мясо и различные субпродукты;
- копченую колбасу, сало, бекон;
- яичные желтки;
- продукты, богатые животными жирами.
Имеются определенные правила для приготовления и потребления пищи:
- Продукты нужно мелко нарезать или измельчать с помощью блендера, что позволит значительно уменьшить нагрузку на желчный пузырь.
- Блюда следует готовить на пару, запекать в духовке (без коричневой корочки), варить обычным способом.
- Запрещено жарить пищу, так как такой способ приготовления приводит к образованию окисленных жиров.
- Блюда, подаваемые пациенту, должны иметь температуру от 15 до 65 градусов – горячая или холодная пища раздражает слизистые оболочки желудка и стимулирует процесс производства желчи.
- Допустимое суточное потребление соли не должно превышать 10 гр.
- Строго запрещены спиртосодержащие напитки, так как они вызывают спазмы мочевого пузыря, появление печеночных колик.
- Процесс приема пищи должен быть медленным, каждый кусок должен быть тщательно пережеван.
Основные цели диеты 5-го стола заключаются в улучшении оттока желчи и нормализации холестеринового обмена. Это достигается за счет коррекции питания, исключения вредных продуктов, увеличения частоты приема пищи и установления режима потребления.
Как выглядит холестерин?
Многие представляют себе холестерин как жир и считают, что чем жирнее пища, тем больше в ней холестерина. Такая точка зрения оправдана лишь отчасти. Холестерин содержится в крови и выглядит как вязкая субстанция. Считать холестерин исключительно вредным нельзя, потому что он расходуется организмом в процессе выработки гормонов и образования клеточных мембран. В разной степени холестерин участвует в работе иммунной, нервной и пищеварительной систем, поэтому определённый объём холестерина должен содержаться в организме постоянно. Другое дело, что удерживать его в пределах допустимой нормы не всегда легко.
Избыток холестерина имеет свойство откладываться на внутренних стенках артерий. Поначалу это незаметный процесс, но постепенно из-за холестеринового слоя диаметр артерии сужается, а кровь начинает хуже через неё проходить. В местах сужения сосуда из холестеринового слоя формируется плотное образование, которое принято называть “холестериновой бляшкой”. Холестериновые бляшки не только практически полностью перекрывают ток крови по сосуду, но и снижают его эластичность. Процесс образования холестериновых называется “атеросклерозом”.
Сами по себе единичные холестериновые бляшки не представляют серьёзной опасности для здоровья, однако если не принимать меры, то со временем их станет слишком много. Кроме того, холестериновая бляшка — это начальная стадия развития тромба. Нередко тромбы образуются там, где находились атеросклеротические бляшки. Опасность тромба в том, что он полностью запечатывают сосуды и могут перекрыть ток крови к жизненно важным органам. Если тромб возникает в сосуде, питающем сердце, у человека может случиться инфаркт миокарда, а если ток крови останавливается в сосуде, питающем головной мозг, то человек может перенести инсульт.
Сам по себе холестерин не считается смертельно опасным. К смерти могут привести осложнения, вызванные высоким уровнем холестерина. Некоторые из них мы уже назвали. Атеросклероз может спровоцировать развитие ишемической болезни сердца, а одним из осложнений может стать инфаркт миокарда, инсульт, острый тромбоз и другие заболевания. Перечень может быть большим и определяется тем, какие артерии были поражены.
Весь ли холестерин одинаковый?
Холестерин содержится в крови, но не растворяется в ней. По организму холестерин разносится липопротеинами. Молекулы липопротеинов высокой плотности (ЛПВП) перемещают холестерин из артерий в печень. Позже этот холестерин выводится из организма и не откладывается на стенках сосудов. Такой холестерин считают “хорошим”, поскольку он не только не повышает, а снижает риск развития сердечно-сосудистых заболеваний.
Другой тип холестерина, переносится молекулами липопротеинов низкой плотности (ЛПНП) из печени по всему телу. В периферических тканях холестерин постепенно оседает на стенках сосудов, в результате чего образуются атеросклеротические бляшки. Человеку важно следить и не допускать повышения уровня именно липопротеинов низкой плотности, или “плохого” холестерина.
Ещё одна форма липидов, которые обеспечивают организм энергией, но в большом количестве могут быть вредны, — триглицериды. Они синтезируются печенью или попадают в организм вместе с пищей, а затем переходят в кровь. Большое содержание триглицеридов в крови также нежелательно, поскольку может нарушить работу органов кровообращения.
Что повышает холестерин?
Повышение уровня холестерина может быть связано с различными факторами. Первое, на что стоит обратить внимание, — рацион. Если у человека наблюдается небольшое повышение уровня холестерина врачи обычно рекомендуют ему употреблять меньше пищи с высоким содержанием насыщенных жиров, однако способствовать повышению уровня холестерина могут и некоторые нарушения в работе организма. Например, хроническая почечная недостаточность или снижение функции щитовидной железы. У некоторых людей уровень холестерина может быть повышенным “от природы” и передаваться по наследству. Такая генетическая аномалия называется “семейной гиперхолестеринемией”.
Формируя свой рацион, нужно помнить, что холестерин содержится только в продуктах животного происхождения. Этот аргумент часто приводят в пользу растительного типа питания вегетарианцы. Однако это не означает, что если исключить животную пищу, то остальное питание может быть бесконтрольным. Жаренная на растительном масле пища и продукты с содержанием пальмового масла тоже способны оказать негативное влияние на липидный обмен.
Нужно ли следить за холестерином здоровым людям?
Часто люди начинают следить за теми или иными показателями, когда появляются проблемы и ухудшается самочувствие, но профилактика всегда лучше лечения. Понятие “здоровый человек” слишком общее. Возможно, сейчас у вас нет проблем с печенью с обменом веществ, но это не значит, что их не будет в будущем. Люди с выявленными нарушениями липидного обмена должны регулярно сдавать анализы на холестерин, но и остальным не стоит проверять прочность своего организма.
Если в вашем рационе часто присутствуют жирные блюда, калорийная пища, да и вообще вы любите налегать на сладкое, то это рано или поздно повысит ваш холестерин. Своё влияние могут оказать и другие факторы сердечно-сосудистого риска. На выходе вы рискуете получить атеросклероз со всеми сопутствующими последствиями.
Норма холестерина
Если по результатам анализов ваш холестерин в норме, значит, серьёзных причин для беспокойства нет. При условии соблюдения правил здорового питания и здорового образа жизни следующее обследование можно проходить через несколько лет.
Если же уровень холестерина повышен (от 5 до 6,4 ммоль/л и больше), то стоит контролировать его каждый полгода, чтобы наблюдать динамику. В это же время нужно пересмотреть свой рацион, убрать оттуда продукты, повышающие холестерин, а также отказаться от вредных привычек: курения и употребления алкоголя. О дополнительных рисках, связанных с наличием сопутствующих заболеваний, вас должен предупредить лечащий врач.
Уровнем повышенного риска считается уровень холестерина свыше 6,4 ммоль/л. Такой показатель говорит о необходимости специализированного лечения, поскольку велика вероятность развития ишемической болезни сердца и других сердечно-сосудистых осложнений. Программу лечения должен составить врач на основе проведённых анализов, в том числе на выявление уровня ЛПНП, ЛПВП и триглицеридов.
Группа риска по атеросклерозу
Атеросклероз — коварное заболевание, которое развивается постепенно. Уровень холестерина — это косвенный показатель риска развития атеросклероза, но некоторой категории людей нужно с определённой периодичностью сдавать анализы на холестерин. Такие рекомендации даются:
- мужчинам старше 40 лет;
- женщинам старше 45 лет;
- людям с диагностированным сахарным диабетом;
- людям с избыточным весом;
- людям с заболеваниями щитовидной железы, почек и повышенным артериальным давлением;
- курильщикам;
- людям, которые ведут малоподвижный образ жизни.
Важно понимать, что на первой стадии развития атеросклероз не имеет видимых специфических проявлений. Человек может даже не подозревать о развивающемся заболевания и о проблеме с холестерином. Поэтому врачи рекомендуют регулярно сдавать кровь для проведения биохимического анализа.
Проявления атеросклероза
Невозможно заранее предугадать, какие артерии могут стать жертвами атеросклероза. Это зависит исключительно от того, на каких участках будет оседать и накапливаться холестерин. От этого же зависит риск развития тех или иных заболеваний.
Разные проявления атеросклероза
Классификация препаратов от повышенного давления
В зависимости от достигаемого эффекта, лекарства от АД делятся на следующие группы:
- АПФ (ингибиторы ангиотензин-превращающего фермента). Препятствуют выработке ангиотензина (вещества обладающего сосудосуживающим эффектом). Расширяют артерии, снижая АД.
- БРА (блокаторы рецепторов ангиотензина II). Ингибируют те рецепторы, с которыми связывается ангиотензин, расширяя сосуды и снижая АД.
- Антагонисты кальция/блокаторы кальциевых каналов. Предотвращают проникновение ионов кальция в клетки сосудов и миокарда (сердечной мышцы), предотвращая механизмы сокращения. Артерии расслабляются, что приводит к увеличению их диаметра и снижению АД.
- Мочегонные (диуретики). Нормализуют показатели АД, выводя излишки жидкостей и солей из организма. Петлевые диуретики назначаются преимущественно в стационарных условиях.
- Бета-адреноблокаторы. Уменьшают сердечную нагрузку, нормализуя объем крови, выбрасываемый сердцем. Достигает должных показателей АД и поддерживает их на определенном уровне.
Назначение нескольких таблеток из различных групп дает возможность снизить суточную дозировку, обеспечив синергическое (взаимодополняющее) действие между ними. Существуют схемы, предполагающие однократный прием препаратов в течение дня, что незаменимо для большинства пациентов. Гипертоники нуждаются в пожизненном лечении, поэтому комбинации средств являются более актуальными, т. практически полностью исключают побочные реакции и негативное воздействие на внутренние органы и системы.

Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
Необходимость во врачебной помощи возникает, если показатели отклоняются на 15 единиц и более, и при этом присутствуют следующие симптомы:интенсивная и давящая головная боль;
- снижение зрения и появление черных точек перед глазами;
- появление шума в ушах;
- осложнение дыхания и появление хрипов;
- наличие болезненного дискомфорта в области сердца;
- онемение языка и лицевых мышц;
- появление тошноты, сопровождаемой рвотой;
- чрезмерная сухость в ротовой полости;
- нарушение речевой способности;
- ощущение чувства сильного сердцебиения в висках и в конечностях.
Если вовремя не принять мер, то есть риск развития таких осложнений, как инсульт, атеросклероз, ретинопатия, сердечная недостаточность, инфаркт миокарда, микроальбуминурия и почечная недостаточность.
При развитии гипертонического криза необходимо оказать помощь как можно быстрее:
- осложненная форма – в течение часа;
- неосложненная форма – на протяжении суток;
- гипертонический рецидив – незамедлительно.
При отсутствии медицинской помощи гипертонический приступ осложняется необратимыми функциональными нарушениями внутренних органов. Люди, которые страдают гипертонией, должны заранее позаботиться о возможных осложнениях болезни проще принять меры для того, чтобы их предотвратить.
ТОП лекарств от повышенного давления
Многие интересуются, существуют ли безопасные препараты для понижения АД. К большому сожалению, подобных лекарств еще разработано не было. Но лучше всего отдавать предпочтение препаратам нового поколения, которые практически не имеют побочных эффектов. Благодаря технологиям нового времени удалось разработать максимально действенные средства, подходящие к проблеме комплексно.
Обратите внимание, что артериальная гипертензия требует комплексного подхода к лечению. Для назначения эффективной и безопасной терапии важно знать не только особенности организма пациента, но и взаимодействие лекарственных средств.
№1 – «Небиволол-Тева» (Teva, Венгрия)
Назначается при гипертензии и стабильной сердечной недостаточности хронического типа. Беременным женщинам назначается только при наличии жизненных показаний. При лечении необходим контроль пациентов, сначала ежедневный, потом 1 раз в 3-4 месяца.

№2 – «Небилет» (Berlin-Chemie/A. Menarini, Германия)

№3 – «Эдарби» (Takeda, Япония)

№4 – «Эдарби» (Takeda, Ирландия)


№5 – «Лозартан» (Вертекс, Россия)

№6 – «Лозартан» (Канонфарма продакшн ЗАО, Россия)
Основные фармакологические характеристики:
- связывается с рецепторами, которые находятся в сосудах, сердце, надпочечниках и в почках;
- выполняют такие важные биологические функции, как высвобождение альдостерона и вазоконстрикцию (сужение просвета кровеносных сосудов);
- стимулирует разрастание гладкомышечных клеточных структур.
Антигипертензивное действие достигается уже через 6 часов после однократного приема – снижаются систолические и диастолические показатели. Эффективность снижается постепенно в течение суток.

№7 – «Лозап» (Zentiva, Словацкая Республика)
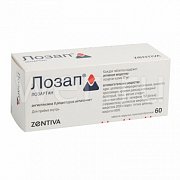
№8 – «Лозап» (Zentiva, Чешская Республика)
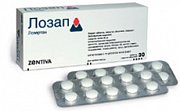
№9 – «Физиотенз» (Нобел Алматинская Фармацевтическая фабрика АО, Казахстан)

№10 – «Норваск» (Pfizer, Германия)
Эффективность таблеток «Новарск»:
- при стенокардии уменьшает ишемию миокарда;
- уменьшает постнагрузку на сердце;
- снижает ОПСС (общее периферическое сопротивление сосудов);
- расширяет периферические артериолы;
- уменьшает потребность сердечной мышцы в кислороде.

№11 – «Моксонидин» (Северная звезда ЗАО, Россия)
Список лучших таблеток от повышенного давления рекомендуется использовать в ознакомительных целях. При артериальной гипертензии самолечение недопустимо. Эффективные лекарства нового поколения от повышенного давления может назначить только врач. Специалист проведет обследование, учтет результаты анализов и индивидуальные особенности организма больного. Предварительная консультация с врачом является обязательной мерой для предотвращения развития серьезных для здоровья и жизни осложнений.
Диета, снижающая давление
Контролировать и снижать давление при гипертонии может помочь полезная диета, вернее соблюдение определённых правил при формировании рациона:
- Старайтесь употреблять как можно меньше соли. Это не значит, что от соли нужно отказаться совсем, но можно сократить суточную норму соли в 3-4 раза и довольствоваться 3-4 граммами вместо 10-15 грамм. Если учесть, что во многих продуктах соль уже содержится, то дополнительно пищу можно не солить. Дело в том, что натрий, который является основным компонентом соли, мешает выведению воды из организма. Избыток жидкости увеличивает объём крови, который циркулирует в организме, а вместе с ним и давление.
- Избегайте напитков с высоким содержанием кофеина и от алкогольных напитков. Даже безобидный, на первый взгляд, чёрный или зелёный чай может усугубить ваше состояние. Крепкие и алкогольные напитки способны вызвать спазм кровеносных сосудов и дополнительную нагрузку на сердце.
- Остерегайтесь никотина, опасно не только активное, но и “пассивное курение”, в результате которого в организм тоже попадает никотин. Никотин сужает сосуды, следовательно, поднимает давление.
- Систематизируйте рацион, питайтесь дробно, небольшими порциями 5-6 раз в день. Старайтесь не есть на ночь, но и не ложиться голодным, незадолго до сна можно съесть фрукт или выпить нежирный кефир.
- Уменьшите в рационе жирное мясо. Причиной гипертонии часто становится закупорка сосудов, которая происходит из-за повышенного уровня холестерина и образования “холестериновых бляшек”. Главными источниками холестерина являются насыщенные жиры (мясо, животный жир, яичный желток, молочные продукты) и трансжиры (образуются из нагретых растительных жиров, маргаринах, выпечке, кондитерских изделиях и т. д.).. Вместо копчёностей лучше разнообразить питание нежирной телятиной или мясом птицы, больше готовить на пару или в духовке без добавления масла. Попробуйте поискать полезные заменители соли и жира, например, есть больше зелени.
- Отдавайте предпочтение растительному маслу. Если вы привыкли жарить и готовить с использованием сливочного масла или животных жиров, то то этой привычки придётся избавиться. Альтернативой животному жиру может стать растительное масло, причём не только подсолнечное. В магазинах можно найти огромный выбор растительных масел, которые можно использовать для заправки салатов и каш: оливковое, кукурузное, льняное, тыквенное и др. “Вредными” считаются также жиры, которые используют в кондитерском производстве для приготовления кремов.
- Разнообразьте рацион овощами. Овощи — это те продукты, которые не только можно, но и нужно употреблять при гипертонии. Они содержат клетчатку, которая помогает снижать уровень холестерина в крови и не даёт ему всасываться. Кроме того, овощи долго перевариваются, поэтому человек чувствует себя сытым и не переедает.
- Уменьшите количество употребляемого сахара. Чем больше легкоусваиваемых углеводов вы употребляете, тем больше лишних килограмм рискуете получить в итоге, а избыточный вес — прямая дорога к гипертонии. Замените выпечку и конфеты фруктами, овощами и цельнозерновыми батончиками. Это не только вкусно, но и полезно.
- Следите за уровнем магния и калия в организме. Магний и калий укрепляют сердечную мышцу и делаю её более выносливой. Природными источниками этих элементов являются крупы и некоторые овощи, например, морковь, свекла и капуста, а также курага. Хорошими поставщиками магния и калия являются морепродукты, морская рыба и морская капуста.
- Не истощайте организм голоданием. Голодания, посты и диеты — это стресс для организма, а лишний стресс при гипертонии противопоказан.
Гипертония — это не приговор, люди с гипертонией могут жить полноценной жизнью и обходиться практически без лекарств, если начнут разумно относиться к организации своей жизни и к своему питанию. Не нужно диет, достаточно избегать употребления продуктов, которые провоцируют повышение давления, а также регулярно проходить профилактические осмотры у врача.
Показания к диете №5
В приоритете – химически и механически щадящее воздействие на слизистую оболочку желудка и кишечника с помощью здоровой пищи. Особое внимание уделяется качеству продуктов, включаемых в рацион. Значение имеет способ приготовления и отказ от вредных добавок.
Стол №5 назначают в следующих случаях:
- при хронической форме гепатита (вне обострения);
- при желчнокаменной болезни;
- при холецистите (после выздоровления);
- при колите с периодическими запорами;
- при циррозе печени (при отсутствии дисфункций);
- при панкреатите и гастродуодените;
- при различных патологиях кишечника.
Диета №5 назначается только при отсутствии выраженных патологий кишечника и желудка.

Что можно и что нельзя
Будет полезно обогатить диету продуктами, содержащими магний. Этот элемент помогает выводить вредный холестерин из организма, а также снимает мышечные спазмы, выстилающие желчный пузырь, что способствует оттоку желчи. Рекомендуется включить в рацион продукты, стимулирующие моторику кишечника.
- При лечении желчнокаменной болезни запор недопустим. Хотя бы раз в день нужно есть свеклу, сливы и продукты, содержащие растительную клетчатку.
- Продукты, содержащие кальций, должны присутствовать в рационе пациента, который лечит желчнокаменную болезнь (молочные продукты). Кальций не позволяет избытку холестерина оседать и образовывать камни.
- Два литра чистой воды – обязательная суточная норма при желчнокаменной болезни. Это поможет снизить концентрацию желчи, сделать ее более жидкой и очистить протоки. Также хорошо пить щелочную минеральную воду, но только по указанию врача.
- Достаточное количество белка в рационе чрезвычайно важно. Его следует получать из нежирных сортов мяса и рыбы, бобов и яичных белков.
- В случае нарушения холестеринового обмена необходимо иметь в рационе такие важные вещества, как Омега-3, 6 и 9. Они содержатся в в растительных маслах, особенно в семенах льна, а также в морской рыбе.
Таблица – Стол №5: продукты питания по категориям
Наименование
МОЖНО включать в рацион
НЕЛЬЗЯ включать в рацион
Первые блюда
супы без мяса на овощном бульоне (предварительно протертые);
молочные супы с макаронными изделиями или крупами;
борщи (сваренные без мяса);
щи (без мяса и кости)
концентрированные грибные и мясные бульоны;
молочная окрошка
Вторые блюда (гарнир)
крупяные каши (в протертом или полувязком состоянии);
пудинги, суфле и творожные запеканки с изюмом
мюсли и овсяные хлопья
перловая крупа;
кукурузная крупа;
манка и пшено
Блюда и закуски
овощной винегрет;
сельдь (предварительно вымоченная);
фруктовые или овощные салаты
имбирь (в маринованном виде)
Рыба, мясо и морепродукты
креветки, мидии и кальмары;
лосось и семга (на пару или слабосоленые);
мясо и рыба (до трех раз в неделю);
допустим плов и голубцы
субпродукты (печень, почки, желудочки, язык и пр. );
колбаса, сардельки, сосиски;
соленая рыба
Овощи
свекла, кабачки, картофель, морковь (отварные, запеченные);
баклажаны, брокколи, сельдерей;
салат, помидоры, огурцы, болгарский перец
капуста, редис, кукуруза;
лук, чеснок
Ягоды/фрукты
яблоки (преимущественно в запеченном виде);
гранат (без гемохроматозов)
сырые фрукты и ягоды
Хлебобулочные изделия
вчерашний хлеб;
печенье (только галетное)
блины и сегодняшний хлеб;
слоеное и дрожжевое тесто
Сладости
вареники с начинкой из ягод и картофеля;
варенье и джем;
мармелад на пектине;
мусс, домашнее желе, кисель собственного приготовления;
сухофрукты (курага, чернослив, финики);
яблочный зефир и меренги
мороженое;
пирожные и крема;
халва;
шоколад (горький, молочный)
Молочная продукция
йогурт, кефир, сметана;
ряженка, простокваша;
творог, цельное пастеризованное молоко
продукты с показателем жирности более 2%
Масло
сливочное (до 30 гр);
растительные (от 10 до 15 гр)
—
Куриное яйцо
белковые омлеты;
желток (не более ½ шт. в день)
яйцо сваренное вкрутую
Напитки
отвары (шиповник);
свежевыжатые соки (без добавления сахара);
компоты;
желе (домашнее приготовление);
муссы (приготовленные на ксилите)
зеленый чай и кофе;
спиртосодержащие напитки и газировка
Приправы и соусы
ванилин и корица;
базилик, укроп и петрушка;
подливки (фруктовые);
соевый соус
кетчуп, горчица и майонез (магазинные);
пряности, и хрен;
уксус и острый перец
Разновидности диеты №5
Предварительно нужно изучить разновидности диеты. Каждая из них имеет определенное предназначение и свои особенности. Единое для всех – время приема пищи. Завтрак должен быть в 8. 00-9. 00, полдник – с 12. 00 до 13. 00, ужин – с 16. 00 до 17. 00, второй ужин – в 19. 00-20. Легкий перекус в качестве третьего ужина допустим в 20. 00 (кефир, ряженка и пр.

Стол номер 5а
Диета 5а является переходным моментом после диеты №4. Благодаря правильно подобранному рациону удается значительно уменьшить нагрузку на печень и максимально восстановить функциональность органа. Основное ее отличие заключается в особом приготовлении блюд. Все продукты должны употребляться только в приготовленном и тщательно протертом виде. Супы готовятся на овощных бульонах. Крупы необходимо доводить до разваренного состояния.
Абсолютными показаниями для стола 5а являются:
- компенсированный цирроз печени;
- холецистит;
- гепатит в острой фазе;
- резекция желчного пузыря (назначается на 3-й день).
- сырые овощи запрещены, разрешен жидкий суп без мяса;
- из фруктов можно термически обработанные яблоки;
- не рекомендуется к употреблению пшено и телятина;
- для исключения застоя желчи, необходимо организовать шестиразовое питание;
- допустимо максимум три ломтика сушеного хлеба в день;
- запрещены продукты, которые не полностью расщепляют жир;
- порция не должна превышать более 100 гр на блюдо.
В меню постепенно можно вводить крупяные каши, овощное пюре, жидкие вегетарианские супы, пудинги, желе и кисель домашнего приготовления. Благодаря соблюдению диеты обеспечивается нормальный отток желчи, заметно улучшается работа печени. В зависимости от состояния пациента и степени заболевания продолжительность диеты варьируется от 2 до 6 недель. Результат, как правило, заметен к концу недели.
Стол номер 5в
Показанием для введения диеты 5в является хронический панкреатит. Отличительная особенность предлагаемого лечебного питания заключается во введении в рацион большего количества продуктов, содержащих белок. Суточная норма должна составлять около 130 гр. При этом необходимо сократить потребление углеводов и жиров.
Стол 5в рекомендуется соблюдать на протяжении всей жизни. Диетическое питание уменьшает процесс прогрессирования болезни и снижает возможность возникновения рецидива.
Особенности диеты 5в:
- приготовление овощных супов на мясных бульонах без добавления соли;
- употребление только запеченных овощей и фруктов;
- пища обязательно должна быть измельченной;
- между приемами пищи необходимо соблюдать промежуток в 3 часа;
- чтобы избежать снижения содержания витамина C в организме, рекомендуется пить отвар из плодов шиповника.
Результат заметен на 10-й день, если погрешности отсутствуют и соблюдаются все рекомендации.
Стол номер 5п (I)
Назначается при развитии острой формы панкреатита и служит для уменьшения болевого синдрома поджелудочной железы и желчного пузыря. Перед введением диеты 5п (I) необходимо провести лечебное голодание в 2-х двух дней, а затем с особой осторожностью переходить к приему пищи:
- на протяжении первого дня рекомендуется обойтись отваром шиповника;
- далее вводятся негустые каши;
- рекомендуются паровые блюда;
- полезны протертые овощные супы.
Продолжительность диеты в зависимости от состояния пациента составляет от 10 до 20 дней. Далее производится перевод на диету 5 (II). Результат применения диеты становится заметным по истечении 2-х недель.
Стол номер 5п (II)
Показан при хронической форме и на стадии затухания острого панкреатита. Главная цель заключается в нормализации процессов метаболизма и предотвращении дальнейшего развития заболевания, а также в исключении возникновения рецидивов.
- приготовление щадящими способами (запекание, варка, запекание);
- исключение из рациона продуктов, содержащих грубые волокна;
- увеличение количества белков, ограничение соли и углеводов;
- организация дробного пятиразового питания;
- включение в рацион только перетертой пищи.
Стол 5п (II) показан на протяжении 3-х месяцев. Эффект проявляется по истечении 14 дней.
Стол номер 5щ
Диета 5щ предполагает уменьшение симптоматики при нарушенном желчеотделении, сопровождаемом дуоденитом. Направлено лечебное питание на восстановление обменных процессов и снижения оттока желчи. При этом раз в неделю предусмотрен разгрузочный день.
- исключить из рациона продукты с грубой клетчаткой;
- запрещены растительные жиры;
- еда должна быть варенной или запеченной;
- пятиразовое питание;
- в середине недели необходимо устраивать разгрузочный день;
- допускается употребление не протертой пищи.
Диета рассчитана на 3 месяца. Результат будет заметен по истечении 2-х недель.
Стол номер 5ж/л
Рекомендуется для пациентов с затруднением оттока желчи и с дискинезией желчных путей. Цель диетотерапии в восстановлении оттока желчи и улучшения липидного обмена. Рекомендовано:
- исключить употребление сырых продуктов;
- обеспечить изобилие качественных белков и насыщенных жиров;
- разделить питание на пять приемов;
- овощи и мясо следует отваривать.
Продолжительность диеты может составлять от 3-х недель и далее в зависимости от состояния пациента и стадии заболевания. Эффект лечения станет заметен по истечении 15 дней.
Стол номер 5р
Разновидность данного дополнения к основной терапии показана при развитии демпинг-синдрома на фоне проведения операции язвы желудка. Основное направление диеты заключается в уменьшении секреторной активности ЖКТ, снижении раздражения слизистой желудка.
Рекомендации по организации питания:
- уменьшение объема порций;
- доведение суточного питания до 7-8 приемов;
- отдых после приема пищи в лежачем положении в течение 15-20 минут;
- первые дни после проведения операции необходимо принимать пищу лежа на левой стороне;
- еда варится и измельчается в блендере;
- питье должно быть не более 200 мл при одноразовом приеме.
Продолжительность составляет до 12 месяцев. Далее следует консультация с врачом для определения степени эффективности. При необходимости специалист даст рекомендации по продлению.
Особенности стола №5 при желчнокаменной болезни
Подходы в организации питания для людей, страдающих желчнокаменной болезнью в соответствии с рекомендациями, которые проверены на практике:
- минимизировать продукты, содержащие холестерин для исключения образования камней в желчном пузыре;
- употреблять пищу небольшими порциями до 5-6 раз в день;
- есть только горячую пищу, которая способствуют оттоку желчи;
- исключить холодную или чрезмерно горячую пищу;
- обеспечить питьевой режим – до 2 литров в день;
- еженедельно делать разгрузочные дни на огурцах, кефире, яблоках или твороге.
Наиболее полезные продукты при желчнокаменной болезни:
- творог, кефир и сыры – содержащие необходимые организму белки и кальций и создающие щелочную среду, предупреждающую увеличение вязкости и плотности желчи;
- обезжиренная рыба и мясо, белок куриного яйца, растительные масла – обеспечивают нормальное производство желчных кислот;
- свежие ягоды, овощи и фрукты, богатые витаминами групп А, В и С – снижают процессы кристаллизации желчи;
- каши из пшена, гречки и ячменной крупы, а также сухофрукты – содержат необходимое количество магния, насыщая внутренние органы и ткани;
- сливы, свекла и продукты с высоким содержанием клетчатки – повышают перистальтику кишечника и предотвращают появление запоров;
- минеральную воду (Ессентуки №17) – способствует нормализации пищеварительных процессов.
Имеется ряд продуктов, которые запрещены к употреблению. Среди них следует выделить жирные сорта мяса и рыбы, животные жиры и желток куриного яйца. Недопустимо включать в рацион жареные, копченые и маринованные продукты. Исключить следует концентрированные грибные супы. Отказаться нужно от мучных и сдобных изделий, а также от кисло-сладких сортов ягод. Негативно сказывается на состоянии желчного пузыря крепкий кофе и чай, а также черный шоколад. Недопустимы спиртные напитки, маринады и пряности.
Таблица – Диета №5 при желчнокаменной болезни – образцовое меню
Прием пищи
Продукт или блюд
Количество
Завтрак
творожный пудинг
130 гр
овсянки с оливковым маслом
150 гр
стакан чая с молоком
200 гр
Второй завтрак
сладкое яблоко
50-70 гр
Обед
порция вегетарианского супа
150-170 гр
приготовленные на пару овощи (желательно морковь)
150 гр
отварное мясо
200 гр
отвар шиповника
200 мл
Полдник
отвар диких роз с хлебом или сухариками
200 мл
Ужин
отварной картофель
170-190 гр
отварная рыба
100 гр
котлеты из капусты и моркови с растительным маслом
100-130 гр
чай
200 мл
Полезно за 2 часа до сна выпивать стакан кефира. Жирность должна быть не более 2%. Если пациент положительно реагирует на изменение диеты, стол вводят в течение длительного периода времени. Минимальная продолжительность – 5 недель или до тех пор, пока не наступит постоянная ремиссия. Продолжительность употребления обусловлена максимальным приближением диеты №5 к нормальному здоровому питанию.
Этот курс проводится длительное время в течение 1,5-2 лет. Питание и ингредиенты могут быть изменены в соответствии с основными рекомендациями диеты.
Диета №5 после удаления желчного пузыря
Многие люди, которые подвергаются удалению желчного пузыря, испытывают некоторые осложнения в дальнейшем. Исследования показали, что 10 – 30% пациентов, перенесших удаление желчного пузыря, страдают от диареи. Это осложнение должно проходить само по себе в течение определенного периода времени. Но бывают случаи, когда этот неприятный симптом сохраняется в течение многих лет.
При здоровом желчном пузыре секреция и поток желчи находятся под контролем гормона, называемого холецистокинином. Как только желчный пузырь удален, этот гормон больше не контролирует поток желчи. Было обнаружено, что после удаления желчного пузыря поток желчи является непрерывным.
Желчные соли необходимы для переваривания и поглощения жира. Если человек, перенесший операцию по удалению желчного пузыря, употребляет в пищу продукты с высоким содержанием жиров, происходит плохая усвояемость, что может привести к жирной диарее. Исследования показали, что содержание жира в стуле выше у людей, у которых был удален желчный пузырь.
Диета в послеоперационном периоде, которой должны следовать пациенты сразу после хирургического вмешательства на желчном пузыре, обычно выглядит следующим образом:
- есть нужно медленно и хорошо пережевывать пищу;
- ни в коем случае не переедать;
- рекомендуется употребление пищи небольшими порциями 5 или 6 раз в день;
- потребление насыщенных жиров должно быть ограничено;
- пища должна быть приготовлена на пару или запеченная;
- следует постепенно увеличивать количество клетчатки в рационе, что поможет нормализовать стул и остановить диарею в случае ее возникновения;
- желательно после еды двигаться в течение 5-10 минут, физические упражнения помогают в улучшении пищеварения.

Количество калорий, обеспечиваемых жиром, должно быть ограничено менее чем 30% от общего рациона. Употребление овощей имеет особое значение. При удалении желчного пузыря помощь кишечнику более актуальна. Приготовленные овощи легче усваиваются и помогают снизить кислотность, вызванную желчью.
Сырые овощи более сложны для переваривания. Хотя они приносят такое же количество клетчатки, лучше не усложнять работу кишечника.
Наиболее рекомендуемые овощи:
- цветная, белокочанная капуст;
- брокколи;
- морковь;
- болгарский перец;
- зеленые листовые овощи.
Брокколи – это универсальная пища, которая прекрасно сочетается с другими разрешенными продуктами. Идеально подходит для приготовления салатов. Согласно исследованию, опубликованному в 2019 году, потребление растворимой клетчатки уменьшает негативное воздействие кислот на желудок. Это вещество помогает избавиться от желчи более эффективно и быстро.
- яблоки, бананы, сухофрукты;
- морковь;
- голубая ежевика;
- брюссельская капуста.
Сразу после проведения холецистэктомии не желательны к употреблению:
- шоколад;
- колбасные изделия;
- яйца, особенно желток из-за высокого содержания жира;
- голубая рыба, морепродукты;
- цельное молоко, масло, сливки;
- репа, перец, редис, чеснок;
- сырые яблоки, дыня, арбуз, цитрусовые;
- масличные продукты: оливки, грецкие орехи, фундук, миндаль;
- продукты, вызывающие метеоризм (бобовые, капуста, артишок, сырой лук);
- спиртные напитки;
- газированные напитки;
- красное мясо и жирная рыба;
- крепкий кофе и чай;
- табачные изделия.
Желчная диета должна содержать около 30 г липидов в день, то есть менее 25% от общего количества.
- теплый травяной чай (ромашка);
- обезжиренное молоко, творог, йогурт;
- рис, макароны, хлеб, крекерное печенье;
- очищенные бобовые (умеренно);
- фрукты запеченные, вареные в сиропе;
- постное мясо, нежирная вареная ветчина;
- постная или белая рыба;
- сухари или подсушенный хлеб;
- овощные супы с гречкой, рисом, перловкой или вермишелью (овощи не разрешается пассировать);
- омлеты на пару;
- варенные или тушеные овощи (тыква, баклажаны, кабачки, капуста, морковь);
- из сырых овощей разрешены огурцы, помидоры, салат;
- кисель, некрепкий чай;
- мармелад, зефир, сахар, мед.
Общепринятые рекомендации после удаления желчного пузыря:
- В течение первых 24 часов после операции. Необходимо употреблять только обезжиренные жидкости – в небольших объемах вода, отвар из ромашки. В зависимости от состояния пациента некоторые продукты могут быть введены в жидкой форме – обезжиренное молоко, фруктовый сок (за исключением цитрусового), обезжиренные куриные бульоны или овощи.
- Через 48 ч после операции. Вводится полужидкая диета с низким содержанием жиров. Введение пищи производится на основе толерантности каждого человека. Это могут быть: обезжиренные молочные продукты (кроме сыра), печеные яблоки, желе, фруктовая каша, картофельное или овощное пюре с обезжиренной курицей, овощное пюре с сигом и т. д.
- Третий день. Разрешены с учетом небольших порций: обезжиренные молочные продукты, отварное постное мясо или белая рыба, отварные фрукты, запеченные или в сиропе, мягкий хлеб и т. д.
- В последующие дни. Допускается увеличение порций. Если толерантность хорошая, можно придерживаться умеренных количеств в течение 2-3 недель. Основным источником диетических жиров должно быть оливковое масло. В течение первых 3 недель следует исключить физические нагрузки.
- Через месяц после операции. Можно осторожно переходить к обычному питанию. С этого момента можно готовить на гриле в дополнение к приготовленному на пару, запеченному, вареному. Стоит воздержаться от жарки и от выпечки. Бобовые после приготовления следует освободить от кожицы.
Детали, на которые следует обратить внимание:
- увеличивать порции следует постепенно;
- обильный рацион может вызвать дискомфорт;
- употребление слишком жирной пищи может вызвать приступы боли и даже диарею.
Организм человека имеет особенность легко приспосабливаться к изменениям, со временем привычный образ жизни восстанавливается. Очень важно следовать рекомендациям врача, чтобы избежать повреждения пищеварительного тракта. Около 95% людей, у которых был удален желчный пузырь, смогли вернуться к нормальному питанию в течение короткого времени.
Лечебный рацион
Предлагаем примерное сбалансированное меню на неделю. Некоторые продукты и блюда можно менять в зависимости от личных предпочтений, но в рамках дозволенного.
Меню диеты №5 (режим питания)
- Завтрак: омлет в пароварке из 2 яиц с половиной помидоров и большим количеством овощей, яблоки и морковный салат с медом.
- Второй завтрак: порция (150 г) творожной запеканки и стакан кефира.
- Обед: пшеничный суп на овощном бульоне, 100 г свекольной икры, 1 ломтик сухого серого хлеба.
- Перекус: 1 нежирная мясная котлета, 1 свежий огурец.
- Ужин: блюдо из вареной капусты и 150 г отварной рыбы.
- Завтрак: 150 г творога, 5 шт. чернослив, стакан фруктового желе.
- Второй завтрак: тарелка винегрета (без маринованных огурцов), ломтик хлеба из отрубей.
- Обед: борщ (варить на бульоне нельзя), 150 г отварной телятины.
- Перекус: салат из свежей редьки, огурца с льняным маслом.
- Ужин: 1 печеное яблоко, 2 печенья, стакан кефира.
Среда
Пост на кефире. Нужно взять 1-1,5 литра 1%-го кефира и употребить его за 5-6 приемов в течение дня. Допустимо также пить воду и несладкий чай.
- Завтрак: тарелка сладкой овсяной каши, 1 печеное яблоко, 150 г натурального йогурта.
- Второй завтрак: блюдо из сырой свеклы, слив и яблочного салата, посыпанное нарезанными грецкими орехами и приправленное йогуртом.
- Обед: овощной суп с овощами, ломтик ржаного хлеба, 100 г запеченной рыбы.
- Перекус: отварная куриная ножка.
- Ужин: две средних печеных картофелины с растительным маслом, салат из огурцов и помидоров с льняным маслом и зеленью.
- Завтрак: тарелка гречневой каши, 2 яйца вкрутую без желтков, 1 помидор, посыпанный зеленью и тертым сыром.
- Второй завтрак: миска фруктового салата со стаканом кефира или простого йогурта.
- Обед: тарелка чечевицы с курицей и овощами, ломтик сухого хлеба.
- Перекус: один средний баклажан, запеченный с адыгейским сыром.
- Ужин: тарелка супа из риса с молоком.
- Завтрак: тарелка пшенной каши с яблоками и сухофруктами, стакан слабого чая с лимоном.
- Второй завтрак: 200 г запеченной тыквы с медом.
- Обед: блюдо из картофельного пюре, 150 г рыбы, приготовленной в пароварке, один помидор.
- Перекус: омлет из 2-х белков с большим количеством овощей.
- Ужин: блюдо из вареной капусты с овощами, одна паровая котлета.
Воскресенье
Пост на зеленых яблоках. Полтора килограмма разделить на 6 приемов в течение дня. Нужно пить много чистой негазированной воды и несладкого чая. Такая диета поможет улучшить состояние желчного пузыря и протоков, снизить уровень холестерина.

Плюсы и минусы
Преимущества этой диеты включают:
- физиологический баланс и легкая переносимость;
- нормализация функции желчного пузыря и печени;
- профилактическое действие, предотвращение рецидивов.
Недостатками диеты являются следующие показатели:
- необходимы навыки приготовления пищи, а также время, чтобы сделать это (некоторые блюда являются сложными и длительными в исполнении);
- в большинстве случаев диета должна соблюдаться в течение длительного времени.
В стационарных условиях пациентов кормят четыре раза в день. На завтрак приходится 25-30% суточной калорийности, на обед – 35-40%, на полдник – 10-15% и на ужин – 25-30%. Аналогично нужно поступать и в домашних условиях. Особое внимание необходимо уделить завтраку, поскольку утром энергозатраты являются максимальными, а к вечеру они снижаются.
Диета №5 позволяет пациентам достичь следующих результатов:
- восстанавливается работа печени;
- нормализуется функция желчных протоков;
- предотвращается развитие новых камней;
- уменьшается масса тела;
- улучшается общее состояние здоровья.
Приемы пищи должны быть в одно и то же время, что напрямую связано с ритмом деятельности пищеварительных желез. Со временем организм подстраивается под график и происходит усиленное выделение желудочного сока в одно и то же время. Это процесс приводит к появлению аппетита, полному перевариванию и хорошей всасываемости полезных веществ. Именно по этой причине беспорядочное питание является недопустимым.
В ежедневном рационе должны присутствовать фрукты и овощи. Белковая пища должна присутствовать 1-2 раза в день. Рыбные и мясные блюда должны сочетаться с овощами. Чем разнообразнее будет рацион, тем лучше. Но основной упор нужно делать не на количество, а на качество с медицинской точки зрения.
Номерная система диет направлена на лечение зафиксированных заболеваний, без учета потребностей конкретного пациента. Данный вариант удобен для организации коллективного, но не индивидуального питания. В современной диетологии диеты по Певзнеру уже считаются устаревшими, т. они рассчитаны преимущественно на обобщенные модели заболеваний, а не на больных, которые могут страдать несколькими недугами. На практике пациенты часто не «вписываются» в установленную модель болезни, поэтому и диета им не подходит.
